ここまで来ると、頭部外傷のデパート状態であり、相当な重症例です。
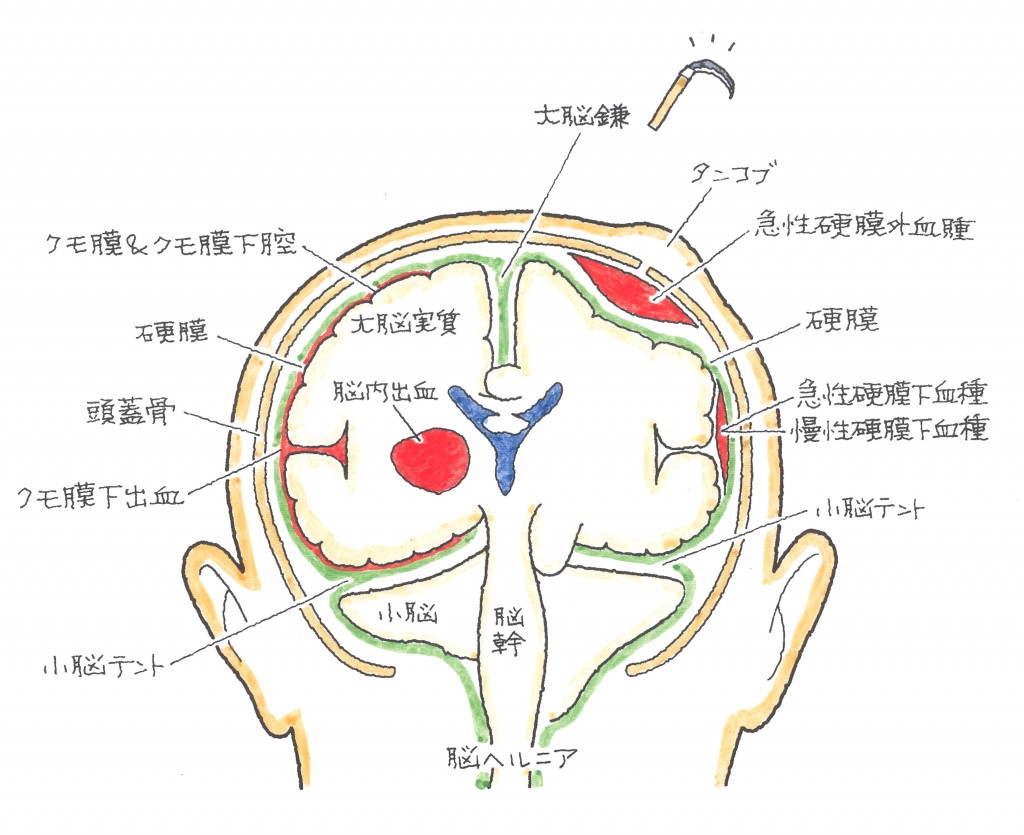
外傷による局所の脳組織の挫滅、衝撃により組織が砕けるような損傷、つまり脳挫傷となり、その出血が脳の表面、脳表と硬膜の間にたまると急性硬膜下血腫、さらに硬膜の内側にある薄いくも膜と脳の間に出血が広がっていくと外傷性くも膜下出血と診断されます。
これらの傷病名は、出血の拡がりを示しているのですが、深刻なことに、脳表面の広い範囲に点状出血、びまん性軸索損傷まで認められており、意識喪失期間は60日を超えました。
この被害者には、別表Ⅰの2級1号が認定されました。
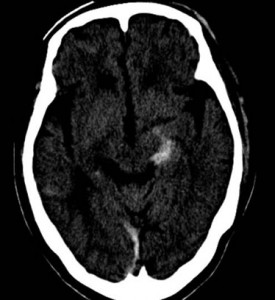
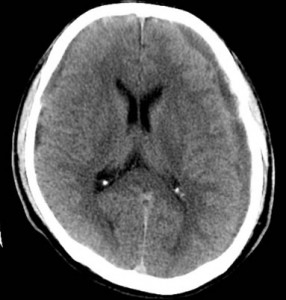
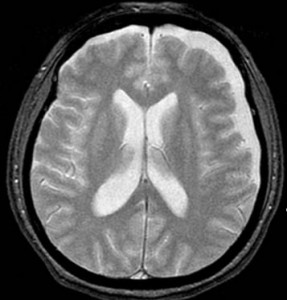
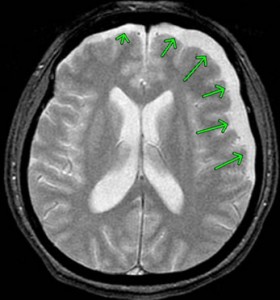
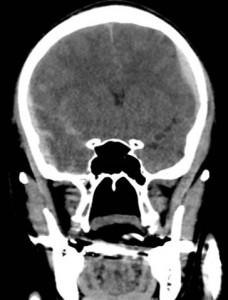
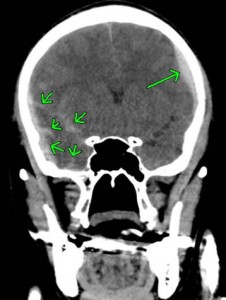
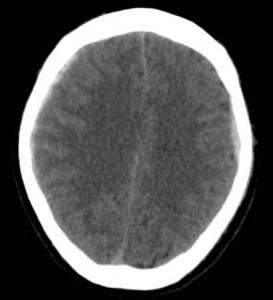
慢性硬膜下血腫とは、頭部外傷後慢性期、通常1~2カ月後に硬膜と脳との隙間に血腫が貯まり、血腫が脳を圧迫して様々な症状がみられます。
高齢の男性に多く、好発部位は前頭、側頭、頭頂部で、右か左かの一側性の血腫が大半です。
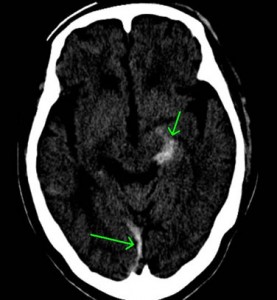
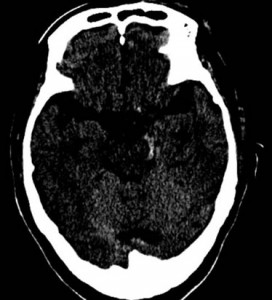
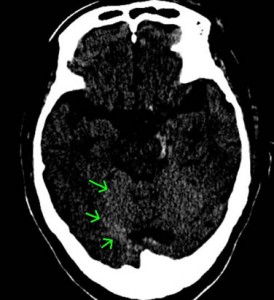
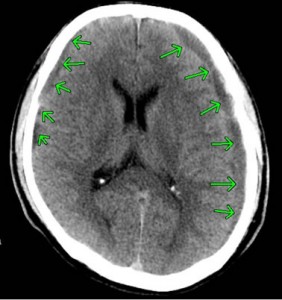
上記のCTでは、両側に慢性硬膜下血腫が認められています。
交通事故では、軽微な頭部外傷が原因と推測されています。
頭部打撲をきっかけにして、脳の表面=脳表に微量の出血あるいは脳脊髄液がたまり、その反応でつくられる膜から少しずつ出血が繰り返され、血腫が大きくなると考えられています。
受傷直後は、微量な出血であり、CTで確認することはできません。
血腫によって脳が圧迫されると、症状が出現し、このときはCTで確認できます。
血腫はCTで白く映り、このことを高吸収域と呼びます。
慢性の血腫では血液濃度が薄いときがあり、CTでは灰色=等吸収域、黒色=低吸収域で映ることもあります。もちろん、MRIも診断に有用です。
外傷後3週間~数カ月以内に発症し、50歳以上の高齢者の男性に多くみられます。
頭部外傷後、数週間の無症状期を経て頭痛、嘔吐などの頭蓋内庄亢進症状、片側の麻痺やしびれ、痙攣、言葉がうまく話せない、呆けや意欲の低下などの精神障害とさまざまな神経症状が見られます。
これらの症状は年代によってかなり差がみられ、若年者では、頭痛、嘔吐を中心とした頭蓋内庄亢進症状、片麻痺、失語症を中心とした局所神経症状がみられます。
高齢者では、潜在する脳萎縮により頭蓋内圧尤進症状は少なく、痴呆などの精神症状、失禁、片麻痺による歩行障害などが主な症状です。
呆けだけを発症する慢性硬膜下血腫もあり、事故後早期に、急な呆け症状が見られたときは、慢性硬膜下血腫を疑うことも重要です。
なぜなら、この呆け症状は、治療可能な痴呆症であるからです。
また、急激な意識障害、片麻痺を発症し、さらには、脳ヘルニアで生命に危険を及ぼす急性増悪型慢性硬膜下血腫も存在します。
症状より壮年~老年期の男性で頭痛、片麻痺、歩行障害や上肢の脱力、記銘力低下、意欲減退、見当識障害、痴呆の精神症状が徐々に進行するときは、慢性硬膜下血腫を疑うことが必要です。
高齢者などでは、老人性痴呆、脳梗塞として診断されることが少なくありません。
もちろん成人でも、男女を問わず、頭部外傷後数週間を経過してから前述の症状が見られたときは、慢性硬膜下血腫を疑うべきです。
画像診断を確実にするには、CTあるいはMRIが有効です。
治療は、血腫が少量で症状も軽いときは、自然吸収を期待して経過観察とすることもありますが、通常は局所麻酔下の手術が行われます。
慢性の血腫はさらさらした液状のため、大きく開頭しなくても小さな孔から取り除くことができます。
この術式は、穿頭血腫除去術あるいは穿頭血腫ドレナージ術と呼ばれています。
意識障害を伴う重篤な症状であるときは、緊急手術が行われ、ときには、7級4号、5級2号の後遺障害を残すこともありますが、それ以外では、予後は良好、ほとんどは社会復帰が可能です。
それでも片麻痺、言語障害や認知症症状などを残すことが多く、注意深く立証すれば、9級10号となります。
本件の被害者は、慢性硬膜下血腫で7級4号が認定されています。
CT画像
MR画像
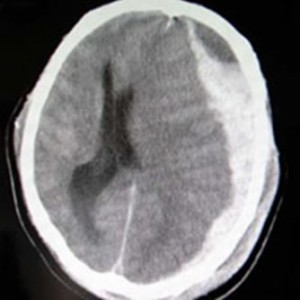
上記は、巨大な三日月型の急性硬膜下血腫で、ネットからの転載したものです。
頭蓋骨の内側で脳を包んでいる硬膜と、脳の間に出血がたまって血腫となったものです。
脳組織の挫滅、脳挫傷があり、そこからの出血が脳の表面、脳表と硬膜の間に流れ込み、硬膜下腫となります。
脳挫傷の局所の対角線上に急性硬膜下血腫が認められることも、多数例あります。
金のボウルに水を張り、豆腐を浮かべます。
包丁の峯でボウルの右側を叩くと、衝撃波により、豆腐の左端が崩れます。
これと同じ状況が脳内に発生すると、対角線上に急性硬膜下血腫を発症します。
血腫による圧迫と脳挫傷のため、頭蓋内圧が亢進すると、激しい頭痛、嘔吐、意識障害などが認められます。血腫による圧迫が脳ヘルニア状態にまで進行すると死に至ります。
血腫の大きさと症状の程度により、緊急に開頭血腫除去術が行われます。
脳神経外科のガイドラインでは、血腫の厚さが1cm以上を手術の目安としています。
脳ヘルニアが進行し、脳幹の機能が失われたときは、手術での危険が高く、開頭手術を行えないこともあり、重症例では、局所麻酔で頭蓋骨に小さな孔をあけて血腫を抜く穿頭血腫ドレナージ術が行われることがあります。
予後は、一般的に入院時の意識障害の程度に比例しています。
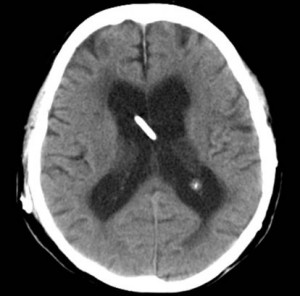
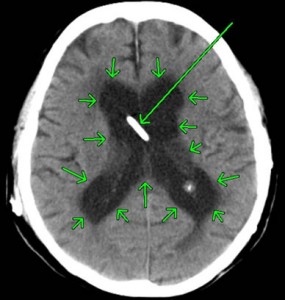
脳の中心部にある、脳室と呼ばれる空洞に出血したものです。
中央部の白く細長い像は、脳室内出血を抜き取るドレーンチューブです。
脳室は脳脊髄液で満たされており、その脳脊髄液はいくつかの脳室を順に流れていきます。
脳室と脳室の間は非常に狭い孔や通路でつながっているので、脳室内出血によって脳脊髄液の通り道が詰まると、上流にある脳室が急速に拡大して、周囲の脳を圧迫、これを急性水頭症、徐々に流れが滞り、脳室が大きくなると正常圧水頭症と診断されています。
脳組織の挫滅=脳挫傷に伴って脳室の壁が損傷を受け、そこからの出血が脳室内にたまって脳室内出血に至ります。
急性水頭症では、脳室の拡大のために頭蓋骨の内圧が高まり、激しい頭痛、嘔吐、意識障害などが認められます。
さらに、脳室の拡大による圧迫が脳ヘルニアの状態にまで進行すると死に至ります。
急性水頭症に対しては、局所麻酔をかけて頭蓋骨に小さな孔をあけ、脳室にチューブを挿入し、脳脊髄液と脳室内の出血を取り除く脳室ドレナージ術が、緊急に実施されています。
脳を包んでいる髄膜の3層のうち、硬膜の内側にある薄いくも膜と脳の間に出血が広がったものを、くも膜下出血と言います。
通常、くも膜下出血は脳動脈瘤の破裂を原因とする出血です。
外傷を原因とするときは、外傷性くも膜下出血と診断されています。
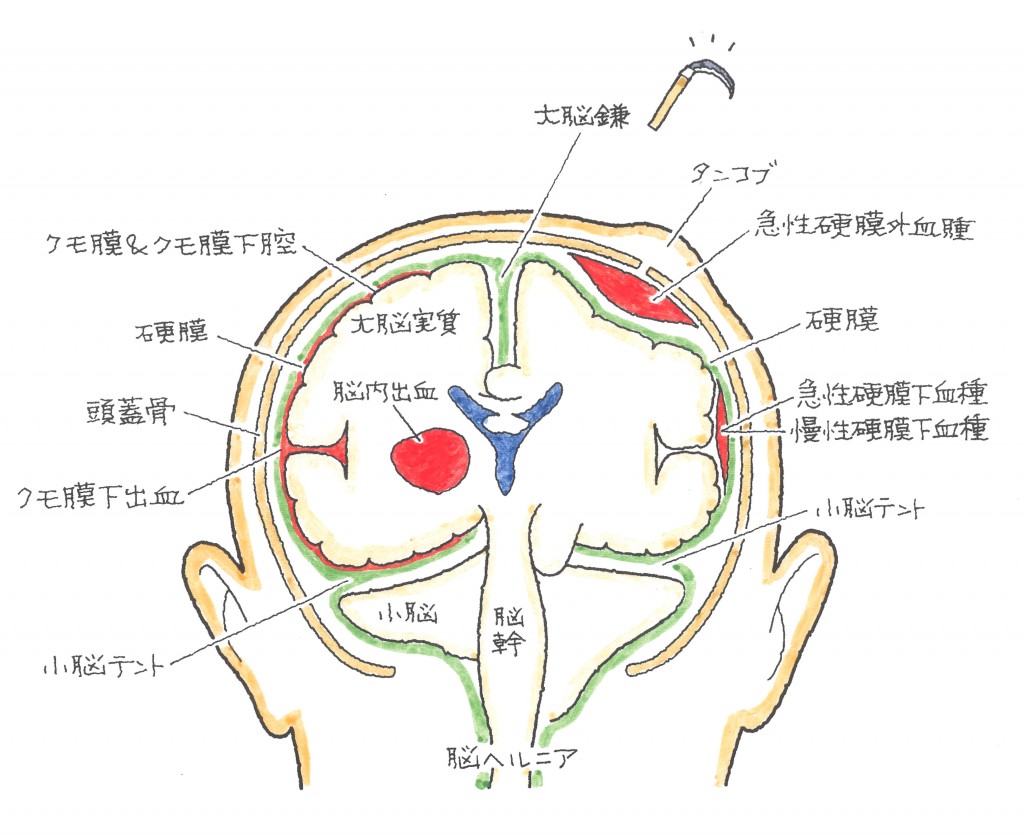
脳挫傷の所見がないのに、外傷性くも膜下出血が確認されるものは、ある意味、びまん性軸索損傷と同じ捉え方で対応しています。
くも膜下出血を手術で取り除く効果はほとんどないため、手術は通常、行われません。
出血は自然に吸収されます。
予後は合併する脳挫傷やびまん性軸策損傷の有無と程度によります。
脳脊髄液の流れが滞って、あとから外傷性正常圧水頭症をきたすことも予想されます。
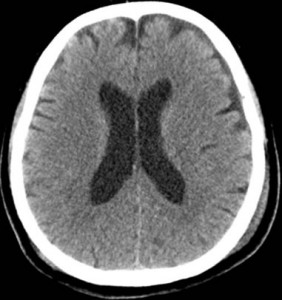
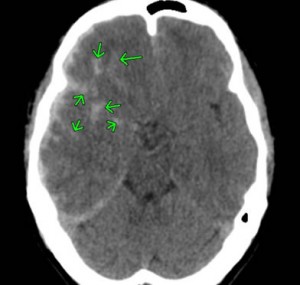
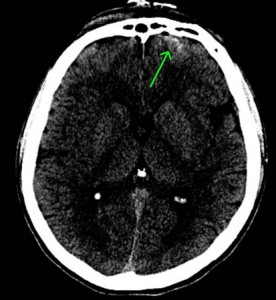
対側損傷
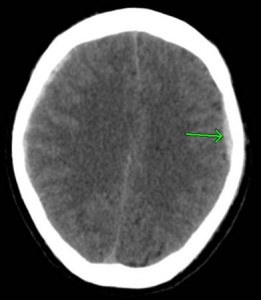
頭部外傷では、衝撃が加わった部位と対角線の位置に脳挫傷や脳内出血などの脳損傷を発症することがあり、これは、対側損傷と呼ばれています。
頭部に衝撃が加わったとき、脳に加速および減速力が生じて打撃の直下に脳損傷=直撃損傷、打撃部の反対側は、陰圧を生じ、この部位に脳損傷=対側損傷を発生させることがあります。
特に、後頭部への衝撃に際して前頭葉や側頭葉に脳損傷を生じることが多いと報告されています。
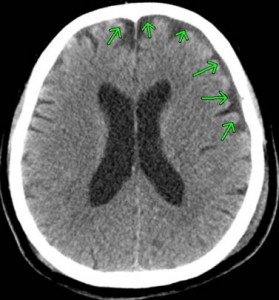
上記のCTは、前頭葉左側部の頭蓋骨骨折+脳挫傷ですが、衝撃波により、対角線上の右後頭部に脳挫傷を発症しています。
衝撃波による対側損傷では、びまん性軸索損傷を伴うことが多く、重度な意識障害のあるときは、その可能性を疑い、精査しなければなりません。
幸い、この被害者には、重度な意識障害はなく、MRI T2スターでも、びまん性軸索損傷は認められていません。軽度の遂行機能障害を残し、9級10号が認定されました・
びまん性軸索損傷
びまん性軸索損傷では、相当に深刻な後遺障害が予想されます。
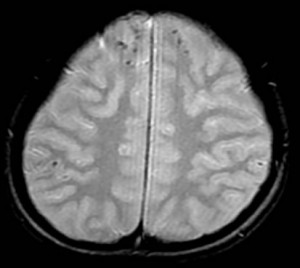
上のMRI画像をジックリと検証してください。
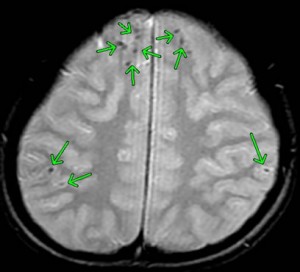
頭頂部から頭蓋底に至る24枚のMRI画像の内の6枚目に映し出されたもので、前頭葉、両側頭葉に点在する黒点は、びまん性軸索損傷、脳表面の広範囲に広がる点状出血です。
これは、症状固定段階で、主治医にMRI T2スターの撮影を依頼、画像立証できたものです。
この画像をONISで加工、点状出血を矢印で示したものが下の画像です。
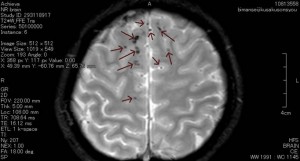
頭部に回転性の外力が加わると、脳の神経細胞の線維、つまり軸索が広範囲に断裂し、機能を失うと考えられています。びまん性軸索損傷の存在そのものが、すなわち、高次脳機能障害なのです。
頭部外傷といえば、脳挫傷、急性硬膜下血腫、外傷性くも膜下出血を連想します。
これも重傷ですが、局所性脳損傷では、挫滅した部分の脳の機能が失われるだけであり、重篤な後遺障害、認知障害を残すことは、実は少ないのです。
本件では、被害者はフルフェイスのヘルメットを装用しており、頭蓋骨骨折、脳挫傷はありません。
しかし、上記の画像で認められる広範囲の点状出血に伴う軸索の損傷があり、遂行機能障害、失語、記憶、聴覚や嗅覚、言語理解、認知の領域で、脳は大部分の機能を喪失しており、3級3号が認定されました。
びまん性軸索損傷では、受傷直後から意識を喪失しています。
脳神経外科の臨床では、頭部外傷のうち、受傷直後から6時間を超える意識消失が認められるときは、びまん性軸索損傷と定義、診断がなされています。
脳の表面に大きく広がる点状出血は、CTやMRIで捉えられないことが多く、通常は、明らかな脳組織の挫滅、脳挫傷や血腫が認められないものの、意識喪失の原因を、脳の細胞レベルの損傷が広範囲に生じたためと推定して診断しているのです。
頭部MRIのDWI、SWIの撮影方法であれば、神経細胞の軸索の断裂に伴う微小な出血や浮腫=むくみが確認できるのですが、受傷後、3日以内、早期の撮影に限られます。
受傷から3日以内に交通事故相談がなされることは、通常は、ありません。
後日の相談で、たまたまDWI画像があり、点状出血が確認できていれば、ラッキーの類いで、DWI、SWIの重要性について議論になることはありません。
CTの精度では、異常が認められないことがほとんどです。
この場合でも、損保料率機構 調査事務所は、等級の認定では、画像所見を求めているのです。
症状固定段階のMRI撮影、T2スターで立証しなければなりません。
ここは、シッカリと記憶しておいてください。
前頭骨陥没骨折(ぜんとうこつかんぼつこっせつ)
頭蓋骨骨折、脳挫傷の被害者には、外傷性てんかんの予防的措置として、一定期間、抗痙攣剤が投与されていますが、ほとんどのケースで外傷性てんかんを発症することはありません。
しかし、頭蓋骨陥没骨折後に限っては、外傷性てんかんを高頻度で発症しています。
外傷で、脳の実質部に残した瘢痕は、手術による摘出以外、除去することはできません。
この瘢痕部から発せられる異常な電気的信号に、周辺の正常な脳神経細胞が付和雷同して大騒ぎをしている状態を、外傷性てんかんと呼んでいます。
強直性全身痙攣発作
発作には大発作、焦点発作、精神運動発作があります。
発作を繰り返すことにより、周辺の正常な脳神経細胞も傷つき、性格変化や知能低下の精神障害を来し、高度になると痴呆・人格崩壊に至ります。
間代性全身痙攣
深刻な障害ですが、治療は、発作を抑える抗痙攣剤の内服、つまり、薬物療法が基本です。
内服で発作を抑えられないケースでは、発作焦点となっている脳の部分切除がなされますが、このケースでも、術後は長期にわたる薬物療法が続けられます。
内服を続けながら、脳波検査にて、てんかんを示すスパイク波・鋭波の消失を待つのです。
抗痙攣剤を内服中の女性は妊娠を避ける必要があります。
急性硬膜外血腫(きゅうせい こうまくがいけっしゅ)
頭蓋骨と、頭蓋骨の内側で脳を包んでいる硬膜の間に出血がたまって血腫になったもので、多くは、硬膜の表面に浮き出たように走っている硬膜動脈が、頭蓋骨骨折に伴って傷つき、出血し、硬膜と頭蓋骨の間にたまって硬膜外血腫になります。
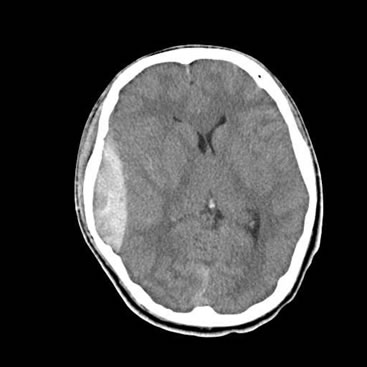
画像左側に凸レンズ状に白く広がっているのが急性硬膜外血腫です。
傷病名が急性硬膜外血腫のみにとどまり、大きな意識障害の伴わないものは、高次脳機能障害を残すことはありません。赤井英和さんの現在を参考にしてください。
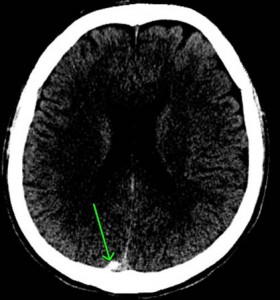
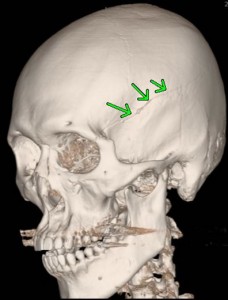
下記のCT画像は、自転車の運転者が軽自動車の出合い頭衝突で左側頭部を骨折、その衝撃により、打撲部位の直下の脳組織が挫滅を来したものです。
これも、局在性の脳挫傷となります。
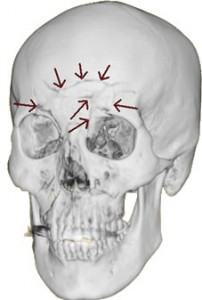
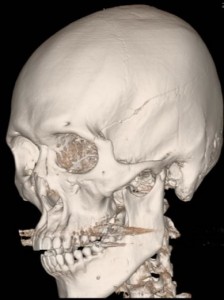
上の頭蓋骨は、CTの3D画像で骨折線が確認できます。
白く見えるのが脳挫傷です。